
Ketogenese Körpertypen, Synthese und Abbau
Das Ketogenese Es ist das Verfahren, durch das Acetoacetat, β-Hydroxybutyrat und Aceton erhalten werden, die zusammen als Ketonkörper bezeichnet werden. Dieser komplexe und fein regulierte Mechanismus findet in den Mitochondrien durch den Abbau von Fettsäuren statt.
Das Erhalten von Ketonkörpern findet statt, wenn der Körper erschöpfenden Fastenperioden ausgesetzt ist. Obwohl diese Metaboliten hauptsächlich in Leberzellen synthetisiert werden, werden sie als wichtige Energiequelle in verschiedenen Geweben wie Skelettmuskeln sowie in Herz- und Gehirngeweben gefunden..
Β-Hydroxybutyrat und Acetoacetat sind Metaboliten, die als Substrate im Herzmuskel und in der Nierenrinde verwendet werden. Im Gehirn werden Ketonkörper zu wichtigen Energiequellen, wenn der Körper seinen Glukosespeicher aufgebraucht hat.
Artikelverzeichnis
- 1 Allgemeine Merkmale
- 2 Arten und Eigenschaften von Ketonkörpern
- 3 Synthese von Ketonkörpern
- 3.1 Bedingungen für die Ketogenese
- 3.2 Mechanismus
- 3.3 β-Oxidation und Ketogenese hängen zusammen
- 3.4 Regulation der β-Oxidation und ihre Wirkung auf die Ketogenese
- 4 Abbau
- 5 Medizinische Relevanz von Ketonkörpern
- 5.1 Diabetes mellitus und Ansammlung von Ketonkörpern
- 6 Referenzen
Allgemeine Charakteristiken
Die Ketogenese wird als eine sehr wichtige physiologische Funktion oder ein Stoffwechselweg angesehen. Im Allgemeinen findet dieser Mechanismus in der Leber statt, obwohl gezeigt wurde, dass er in anderen Geweben durchgeführt werden kann, die Fettsäuren metabolisieren können.
Die Bildung von Ketonkörpern ist die wichtigste metabolische Ableitung von Acetyl-CoA. Dieser Metabolit wird aus dem als β-Oxidation bekannten Stoffwechselweg gewonnen, bei dem es sich um den Abbau von Fettsäuren handelt.
Die Verfügbarkeit von Glucose in den Geweben, in denen eine β-Oxidation auftritt, bestimmt das metabolische Schicksal von Acetyl-CoA. In bestimmten Situationen sind die oxidierten Fettsäuren fast ausschließlich auf die Synthese von Ketonkörpern gerichtet..
Arten und Eigenschaften von Ketonkörpern
Der Hauptketonkörper ist Acetoacetat oder Acetoessigsäure, die hauptsächlich in Leberzellen synthetisiert wird. Die anderen Moleküle, aus denen die Ketonkörper bestehen, stammen von Acetoacetat.
Die Reduktion von Acetessigsäure führt zu D-β-Hydroxybutyrat, dem zweiten Ketonkörper. Aceton ist eine Verbindung, die schwer abzubauen ist und durch eine spontane Decarboxylierungsreaktion von Acetoacetat hergestellt wird (so dass kein Enzym eingreifen muss), wenn es in hohen Konzentrationen im Blut vorhanden ist.
Die Bezeichnung von Ketonkörpern wurde durch Konvention festgelegt, da β-Hydroxybutyrat streng genommen keine Ketonfunktion hat. Diese drei Moleküle sind wasserlöslich, was ihren Transport im Blut erleichtert. Seine Hauptfunktion besteht darin, bestimmte Gewebe wie Skelett- und Herzmuskel mit Energie zu versorgen.
Die an der Bildung von Ketonkörpern beteiligten Enzyme befinden sich hauptsächlich in Leber- und Nierenzellen, was erklärt, warum diese beiden Standorte die Hauptproduzenten dieser Metaboliten sind. Seine Synthese erfolgt ausschließlich in der mitochondrialen Zellmatrix.
Sobald diese Moleküle synthetisiert sind, gelangen sie in den Blutkreislauf und gelangen zu den Geweben, die sie benötigen, wo sie zu Acetyl-CoA abgebaut werden..
Synthese von Ketonkörpern
Bedingungen für die Ketogenese
Das metabolische Schicksal von Acetyl-CoA durch β-Oxidation hängt von den metabolischen Anforderungen des Körpers ab. Dies oxidiert zu COzwei und H.zweiOder über den Zitronensäurezyklus oder die Synthese von Fettsäuren, wenn der Stoffwechsel von Lipiden und Kohlenhydraten im Körper stabil ist.
Wenn der Körper die Bildung von Kohlenhydraten benötigt, wird Oxalacetat zur Herstellung von Glucose (Gluconeogenese) verwendet, anstatt den Zitronensäurezyklus zu starten. Dies tritt, wie erwähnt, auf, wenn der Körper in Fällen wie längerem Fasten oder Vorhandensein von Diabetes nicht in der Lage ist, Glukose zu erhalten.
Aus diesem Grund wird das aus der Oxidation von Fettsäuren resultierende Acetyl-CoA zur Herstellung von Ketonkörpern verwendet..
Mechanismus
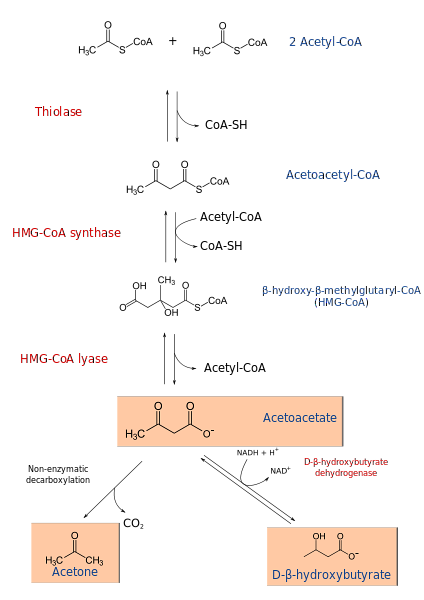
Der Ketogeneseprozess beginnt mit den Produkten der β-Oxidation: Acetacetyl-CoA oder Acetyl-CoA. Wenn das Substrat Acetyl-CoA ist, besteht der erste Schritt in der Kondensation von zwei Molekülen, einer durch Acetyl-CoA-Transferase katalysierten Reaktion, um Acetacetyl-CoA herzustellen.
Acetacetyl-CoA wird mit einem dritten Acetyl-CoA durch die Wirkung der HMG-CoA-Synthase kondensiert, um HMG-CoA (β-Hydroxy-β-methylglutaryl-CoA) herzustellen. HMG-CoA wird durch die Wirkung von HMG-CoA-Lyase zu Acetoacetat und Acetyl-CoA abgebaut. Auf diese Weise wird der erste Ketonkörper erhalten.
Acetoacetat wird durch Eingreifen von β-Hydroxybutyratdehydrogenase zu β-Hydroxybutyrat reduziert. Diese Reaktion hängt von NADH ab.
Der Hauptkörper des Acetoacetatketons ist eine β-Ketosäure, die eine nichtenzymatische Decarboxylierung eingeht. Dieser Prozess ist einfach und erzeugt Aceton und COzwei.
Diese Reihe von Reaktionen führt somit zu Ketonkörpern. Diese wasserlöslichen können leicht durch den Blutkreislauf transportiert werden, ohne dass sie an einer Albuminstruktur verankert werden müssen, wie dies bei in wässrigem Medium unlöslichen Fettsäuren der Fall ist..
Β-Oxidation und Ketogenese hängen zusammen
Der Fettsäurestoffwechsel produziert die Substrate für die Ketogenese, so dass diese beiden Wege funktionell zusammenhängen.
Acetoacetyl-CoA ist ein Inhibitor des Fettsäurestoffwechsels, da es die Aktivität der Acyl-CoA-Dehydrogenase stoppt, die das erste Enzym der β-Oxidation ist. Darüber hinaus übt es auch eine Hemmung auf Acetyl-CoA-Transferase und HMG-CoA-Synthase aus.
Das Enzym CPG-CoA-Synthase, das CPT-I (einem Enzym, das an der Produktion von Acyl-Carnitin bei der β-Oxidation beteiligt ist) untergeordnet ist, spielt eine wichtige regulatorische Rolle bei der Bildung von Fettsäuren.
Regulation der β-Oxidation und ihre Wirkung auf die Ketogenese
Die Fütterung von Organismen reguliert einen komplexen Satz hormoneller Signale. Die in der Nahrung aufgenommenen Kohlenhydrate, Aminosäuren und Lipide werden in Form von Triacylglycerinen im Fettgewebe abgelagert. Insulin, ein anaboles Hormon, ist an der Synthese von Lipiden und der Bildung von Triacylglycerinen beteiligt.
Auf mitochondrialer Ebene wird die β-Oxidation durch den Eintritt und die Beteiligung einiger Substrate in die Mitochondrien gesteuert. Das CPT I-Enzym synthetisiert Acyl-Carnitin aus cytosolischem Acyl-CoA.
Wenn der Körper gefüttert wird, wird Acetyl-CoA-Carboxylase aktiviert und Citrat erhöht die CPT I-Spiegel, während seine Phosphorylierung abnimmt (Reaktion abhängig von cyclischem AMP).
Dies führt zu einer Anreicherung von Malonyl-CoA, die die Synthese von Fettsäuren stimuliert und deren Oxidation blockiert, wodurch verhindert wird, dass ein vergeblicher Zyklus erzeugt wird..
Im Falle des Fastens ist die Carboxylaseaktivität sehr gering, da die Spiegel des CPT I-Enzyms verringert und es auch phosphoryliert wurde, wodurch die Oxidation von Lipiden aktiviert und gefördert wird, was anschließend die Bildung von Ketonkörpern durch Acetyl ermöglicht. CoA.
Degradierung
Ketonkörper diffundieren aus den Zellen, in denen sie synthetisiert wurden, und werden vom Blutkreislauf zu peripheren Geweben transportiert. In diesen Geweben können sie durch den Tricarbonsäurezyklus oxidiert werden.
In peripheren Geweben wird β-Hydroxybutyrat zu Acetoacetat oxidiert. Anschließend wird das vorhandene Acetoacetat durch die Wirkung des Enzyms 3-Ketoacyl-CoA-Transferase aktiviert.
Succinyl-CoA wirkt als CoA-Donor, indem es sich in Succinat umwandelt. Die Aktivierung von Acetoacetat erfolgt, um zu verhindern, dass Succinyl-CoA im Zitronensäurezyklus in Succinat umgewandelt wird, wobei GTP durch die Wirkung der Succinyl-CoA-Synthase gekoppelt wird.
Das resultierende Acetoacetyl-CoA wird thiolytisch abgebaut, wobei zwei Acetyl-CoA-Moleküle entstehen, die in den Tricarbonsäurezyklus, besser bekannt als Krebszyklus, eingebaut werden..
Leberzellen fehlt die 3-Ketoacyl-CoA-Transferase, wodurch verhindert wird, dass dieser Metabolit in diesen Zellen aktiviert wird. Auf diese Weise wird garantiert, dass die Ketonkörper in den Zellen, in denen sie hergestellt wurden, nicht oxidieren, sondern dass sie auf die Gewebe übertragen werden können, in denen ihre Aktivität erforderlich ist..
Medizinische Relevanz von Ketonkörpern
Im menschlichen Körper können hohe Konzentrationen von Ketonkörpern im Blut besondere Zustände verursachen, die als Azidose und Ketonämie bezeichnet werden..
Die Herstellung dieser Metaboliten entspricht dem Abbau von Fettsäuren und Kohlenhydraten. Eine der häufigsten Ursachen für einen pathologischen Ketogenesezustand ist die hohe Konzentration an Essigsäuredicarbonatfragmenten, die nicht durch den Oxidationsweg von Tricarbonsäuren abgebaut werden..
Infolgedessen steigt der Gehalt an Ketonkörpern im Blut über 2 bis 4 mg / 100 N und deren Vorhandensein im Urin. Dies führt zu einer Störung des Zwischenstoffwechsels dieser Metaboliten..
Bestimmte Defekte in den neuroglandulären Faktoren der Hypophyse, die den Abbau und die Synthese von Ketonkörpern regulieren, sowie Störungen im Stoffwechsel von Kohlenwasserstoffen sind die Ursache für den Zustand der Hyperketonämie..
Diabetes mellitus und Ansammlung von Ketonkörpern
Diabetes mellitus (Typ 1) ist eine endokrine Erkrankung, die eine erhöhte Produktion von Ketonkörpern verursacht. Eine unzureichende Insulinproduktion behindert den Transport von Glukose zu den Muskeln, der Leber und dem Fettgewebe und sammelt sich so im Blut an.
Zellen in Abwesenheit von Glukose beginnen den Prozess der Glukoneogenese und den Abbau von Fett und Protein, um ihren Stoffwechsel wiederherzustellen. Infolgedessen nehmen die Oxalacetatkonzentrationen ab und die Lipidoxidation nimmt zu..
Es kommt dann zu einer Anreicherung von Acetyl-CoA, die in Abwesenheit von Oxalacetat dem Zitronensäureweg nicht folgen kann, wodurch die für diese Krankheit charakteristische hohe Produktion von Ketonkörpern verursacht wird..
Die Anreicherung von Aceton wird durch seine Anwesenheit im Urin und Atem von Menschen mit dieser Erkrankung festgestellt und ist in der Tat eines der Symptome, die auf die Manifestation dieser Krankheit hinweisen.
Verweise
- Blázquez Ortiz, C. (2004). Ketogenese in Astrozyten: Charakterisierung, Regulation und mögliche zytoprotektive Rolle (Dissertation, Complutense Universität Madrid, Publikationsdienst).
- Devlin, T. M. (1992). Lehrbuch der Biochemie: mit klinischen Korrelationen.
- Garrett, R. H. & Grisham, C. M. (2008). Biochemie. Thomson Brooks / Cole.
- J. D. McGarry, G. P. Mannaerts & D. W. Foster (1977). Eine mögliche Rolle von Malonyl-CoA bei der Regulation der Oxidation und Ketogenese von Leberfettsäuren. Das Journal of Clinical Investigation, 60(1), 265 & ndash; 270.
- Melo, V., Ruiz, V. M. & Cuamatzi, O. (2007). Biochemie von Stoffwechselprozessen. Reverte.
- Nelson, D. L., Lehninger, A. L. & Cox, M. M. (2008). Lehninger Prinzipien der Biochemie. Macmillan.
- A. G. Pertierra, C. V. Gutiérrez & C. M. Others (2000). Grundlagen der metabolischen Biochemie. Editorial Tébar.
- Voet, D. & Voet, J. G. (2006). Biochemie. Panamerican Medical Ed..



Bisher hat noch niemand einen Kommentar zu diesem Artikel abgegeben.