
Was ist Natriurese?

Das Natriurese ist der Prozess der erhöhten Ausscheidung des Natriumions (Na+) im Urin durch die Wirkung der Nieren. Unter normalen Bedingungen ist die Niere das Hauptorgan, das die Natriumausscheidung reguliert, hauptsächlich aufgrund von Änderungen der im Urin ausgeschiedenen Menge..
Da der Natriumeintrag beim Menschen nicht signifikant ist, muss das Gleichgewicht erreicht werden, indem sichergestellt wird, dass der Natriumausstoß dem Natriumeintrag entspricht..
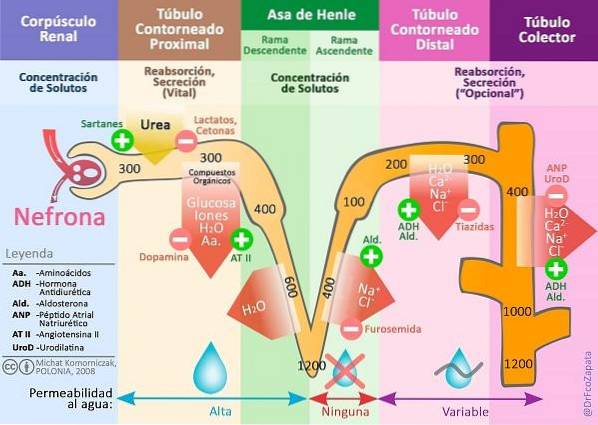
Illustration von: Michał Komorniczak. [CC BY-SA 3.0 (https://creativecommons.org/licenses/by-sa/3.0)] von Wikimedia Commons. Übersetzt und geändert vom Autor (@DrFcoZapata)
Artikelverzeichnis
- 1 Physiologie von Wasser und Natrium
- 1.1 -Wasser
- 1,2-Natrium
- 1.3 -Regulierung
- 2 Geändertes Gleichgewicht
- 3 Natriurese und Bluthochdruck
- 4 Abschließende Überlegungen
- 5 Referenzen
Physiologie von Wasser und Natrium
Vollämie ist das Gesamtblutvolumen eines Individuums. 55% sind der flüssige Teil (Plasma) und 45% der feste Bestandteil (rote und weiße Blutkörperchen und Blutplättchen). Es wird durch ein empfindliches Gleichgewicht von Wasser und Natrium reguliert, das wiederum den Blutdruck reguliert.
Mal sehen, wie dieses Gleichgewicht entsteht.
-Wasser
Im Durchschnitt sind 60% unseres gesamten Körpergewichts Wasser. Die gesamten Flüssigkeiten unseres Körpers sind in zwei Kompartimenten verteilt:
- Intrazelluläre Flüssigkeit (ICL). Hat 2/3 des gesamten Körperwassers.
- Extrazelluläre Flüssigkeit (ECF). Es hat 1/3 des gesamten Körperwassers und ist in interstitielle Flüssigkeit, Plasma und transzelluläre Flüssigkeit unterteilt.
Der Eintritt von Wasser in den Körper ist unter normalen Bedingungen sehr unterschiedlich und muss mit ähnlichen Verlusten einhergehen, um zu vermeiden, dass das Volumen der Körperflüssigkeiten und damit das Blutvolumen erhöht oder verringert wird.
90% des Wassereintritts in den Organismus erfolgt durch Aufnahme; Die anderen 10% sind ein Produkt des Stoffwechsels.
55% der Wasserabgabe erfolgt über den Urin; ca. weitere 10% durch Schweiß und Kot, und die restlichen 35% entladen sich durch sogenannte "unempfindliche Verluste" (von Haut und Lunge).
-Natrium
Ebenso muss ein Gleichgewicht zwischen Natriumaufnahme und -abgabe (Na) bestehen+) im Körper. 100% Na+ Das, was in den Körper gelangt, geschieht durch aufgenommene Nahrung und Flüssigkeiten.
100% Na+ Diese Entladung erfolgt über den Urin, da andere Verluste (Schweiß und Kot) als unbedeutend angesehen werden können. Somit ist die Niere das Hauptorgan, das für die Regulierung von Natrium verantwortlich ist..
Um das Leben zu erhalten, muss ein Individuum eine langfristige Menge Na ausscheiden+ genau das gleiche wie das, was du isst.
-Verordnung
Es gibt eine ganze Reihe von Regulierungsmechanismen, die eingerichtet wurden, um das Blutvolumen (Wasser, Natrium und andere Elemente) innerhalb seiner normalen Grenzen zu halten..
Obwohl sie gleichzeitig wirken, werden wir sie zu Studienzwecken in folgende Bereiche unterteilen:
Nervenkontrolle
Gegeben vom autonomen Nervensystem und vor allem vom sympathischen Nervensystem und vermittelt durch Noradrenalin, ein Hormon, das vom Medulla der Nebennieren ausgeschüttet wird.
Wenn sich die Aufnahme von Flüssigkeiten und Na ändert+ Änderungen der ECL, des Blutvolumens und des Blutdrucks treten gleichzeitig auf.
Druckänderungen sind der Reiz, der von Druckrezeptoren (Barorezeptoren) erfasst wird, die die renale Ausscheidung von Wasser und Na verändern+ wieder ins Gleichgewicht kommen.
Assoziierte Nieren- und Hormonkontrolle
Wird hauptsächlich von Niere, Nebennieren, Leber, Hypothalamus und Hypophyse über eine Gruppe von Hormonen verabreicht: Renin-Angiotensin-Aldosteron-System, Antidiuretikum (ADH oder Vasopressin) und natriuretische Peptide.
Diese Systeme regulieren die Osmolarität (Konzentration der gelösten Stoffe im Blut). ADH wirkt auf der Ebene des distalen Tubulus und des Sammelröhrchens (siehe Bild oben) und verändert die Wasserdurchlässigkeit und den Na-Transport.+.
Aldosteron hingegen ist das wichtigste antinatriuretische Hormon (das die Natriurese verhindert). Es wird ausgeschieden, wenn die Natraämie (Natriumkonzentration im Blut) abnimmt.
Es bewirkt die Reabsorption von Na+ im letzten Teil des distalen gewundenen Tubulus und des Sammelröhrchens, während die Sekretion von Kalium und Protonen im Sammelröhrchen stimuliert wird.
Zusammen reguliert Angiotensin auch die renale Na-Ausscheidung.+ durch Stimulierung der Aldosteronproduktion, Vasokonstriktion, Stimulierung der ADH-Sekretion und des Durstes und erhöhte Reabsorption von Chlor und Na+ im proximalen Tubulus und Wasser im distalen Tubulus.
Schließlich erhöhen das atriale natriuretische Peptid (ANP) und eine Reihe ähnlicher Peptide (natriuretisches Peptid oder BNP des Gehirns, natriuretisches Peptid vom Typ C oder CNP, natriuretisches Peptid vom Typ C oder DNP und Urodilatin) die Natriurese, Diurese und glomeruläre Filtration, während sie Renin und Aldosteron hemmen Sekretion und Antagonisierung der Wirkungen von Angiotensin und ADH.
Gleichgewichtsstörung
Die im vorhergehenden Punkt sehr oberflächlich erwähnten Mechanismen regulieren sowohl die Ausscheidung von Natriumchlorid als auch von Wasser und halten somit das Blutvolumen und den Blutdruck innerhalb normaler Werte..
Die Veränderung all dieses empfindlichen Gleichgewichts führt zu Natriurese, vermindertem Blutvolumen (Hypovolämie) und arterieller Hypotonie. Wir werden diese Veränderung bei einigen Krankheiten und Syndromen beobachten:
- Syndrom der unangemessenen Sekretion von antidiuretischem Hormon
- Salzverschwendendes Syndrom hirnbedingten Ursprungs
- Diabetes insipidus (nephrogen oder neurogen)
- Primärer oder sekundärer Hyperaldosteronismus
- Hypovolämischer Schock.
Andererseits gibt es einige Zustände, bei denen die Natriurese verringert ist, was zu einer Zunahme des Blutvolumens und einer daraus resultierenden Hypertonie führt.
Dies ist der Fall bei Patienten mit nephrotischem Syndrom, die die Verabreichung von Medikamenten wie Angiotensin-Converting-Enzym (ACE) -Hemmern verdienen, um die Ausscheidung von Natrium und Wasser zu erhöhen, das Blutvolumen und damit den Blutdruck zu senken. Arteriell.
Foto von hywards. Gepostet auf freedigitalphotos.net
Natriurese und Bluthochdruck
Es gibt ein Konzept, das als "Salzempfindlichkeit" (oder Salzempfindlichkeit) bezeichnet wurde..
Es ist von klinischer und epidemiologischer Bedeutung, da gezeigt wurde, dass es ein kardiovaskulärer Risiko- und Mortalitätsfaktor ist, der unabhängig von Alter und Blutdruck ist..
Wenn es vorhanden ist, gibt es eine genetische Veränderung auf molekularer oder erworbener Ebene der Nierenmechanismen, die die normale Physiologie der Regulierung des Gleichgewichts von Wasser und Natrium verändert.
Es tritt häufiger bei älteren Menschen, Schwarzen, Diabetikern, Übergewichtigen und Nierenfunktionsstörungen auf.
Die letzte Folge ist eine Natriurese mit arterieller Hypertonie, die schwer zu handhaben ist (anstelle von Hypotonie), da den bereits erläuterten physiologischen (normalen) Mechanismen vollständig entgegengewirkt wird..
Abschließende Gedanken
Die Reduzierung des Salzgehalts in der Ernährung salzempfindlicher hypertensiver Patienten kann eine bessere Kontrolle des Blutdrucks ermöglichen und gleichzeitig den Bedarf an blutdrucksenkenden Medikamenten verringern, insbesondere wenn es durch Kaliumsalze ersetzt wird..
Es wurde vermutet, dass das breite Wirkungsspektrum von natriuretischen Peptiden die Grundlage für die Entwicklung neuer Therapiestrategien sein kann, die bei Patienten mit Herz-Kreislauf-Problemen, einschließlich Erkrankungen der Herzkranzgefäße, Herzinsuffizienz und arterieller Hypertonie, von großem Nutzen sind..
Das intrarenale Renin-Angiotensin-System ist an der Anpassung der Natriurese und an den hämodynamischen Effekten auf die glomeruläre Filtration beteiligt.
Bei hohem Blutdruck verringert der Verbrauch von Salz (Natriumchlorid) die Aktivität des Renin-Angiotensin-Systems; In der Pathophysiologie der salzempfindlichen Hypertonie wird jedoch die bestimmende Rolle der Niere bei der Salzretention auf tubulärer Ebene erkannt, die den Anstieg des Blutdrucks bedingt.
Verweise
-
- Costa MA, Caniffi C, Arranz CT. Natriuretische Peptide. Digitales Buch der Argentinischen Gesellschaft für arterielle Hypertonie, Kapitel 30. Aus saha.org.ar
- Raffaelle P. Pathophysiologie von Bluthochdruck und Salzempfindlichkeit. Digitales Buch der Argentinischen Gesellschaft für arterielle Hypertonie, Kapitel 47. Entnommen aus saha.org.ar
- García GA, Martin D. Pathophysiologie der Hypertonie infolge von Fettleibigkeit. Arch Cardiol Mex 2017; 87 (4): 336 & ndash; 344.
- Sánchez R, Ramírez A. Bluthochdruck und Salzempfindlichkeit. Konferenz auf dem 7. Internationalen Kongress für Kardiologie der Argentinischen Föderation für Kardiologie. 2017. Entnommen aus: fac.org.ar
- Ardiles L, Mezzano S. Rolle der Niere bei salzempfindlicher Hypertonie. Rev Med Chile 2010; 138: 862 & ndash; 867.
- Ortega MM. Wert der täglichen Natriurese und ihrer Fraktionierung als Marker für organische Schäden und bei der Kontrolle der hypertensiven Bevölkerung in der Grundversorgung.
- Schloss ER. Natriurese und glomeruläre Hämodynamik in einem missverstandenen Renin-Angiotensin-Aldosteron-System. Rev Med Hered. 2014; 25: 162 & ndash; 167.
- Maicas C., Fernández E. et al. Ätiologie und Pathophysiologie der essentiellen arteriellen Hypertonie. Monocardium 2003; 5 (3): 141 & ndash; 160.
- Herrera J. Salzabhängiger Bluthochdruck. Arch Cardiol Méx 2001; 71 (Suppl): S76-S80.
- Carbajal-Rodríguez L, Reynes-Manzur JN. Salzverschwendendes Gehirnsyndrom als Differentialdiagnose des Syndroms einer unangemessenen Sekretion des antidiuretischen Hormons. Rev Mex Ped 2000; 67 (3): 128 & ndash; 132.


Bisher hat noch niemand einen Kommentar zu diesem Artikel abgegeben.