
Mykosearten und -behandlungen
Das Mykose Sie umfassen alle Infektionen, die durch pathogene Pilze beim Menschen verursacht werden. Der Kontakt mit einem solchen mikrobiellen Mittel entwickelt aufgrund seiner Pathogenität eine Wirtskrankheit. Eine Mykose ist also die Wirkung, die durch einen Pilz im kolonisierenden Gewebe verursacht wird.
Pilze sind eukaryotische Organismen, die zum Pilzreich gehören und zum Überleben eine Interaktion mit einem anderen lebenden Organismus erfordern. Die Gewebe, für die es eine Affinität aufweist, können je nach Art tierischen oder pflanzlichen Ursprungs sein. Die Verbreitung und Vermehrung des Pilzes erfolgt durch Sporen, die er an die Umwelt abgibt.
Die Pilzinfektion tritt beim Menschen auf, wenn er den in seiner Umgebung vorhandenen Sporen ausgesetzt ist. Diese können durch direkten Hautkontakt, Einatmen oder versehentliche Impfung in den Körper gelangen. Die Vielzahl der auftretenden Symptome hängt neben seiner Fähigkeit, Krankheiten zu verursachen, vom Standort des Pilzes ab.
Hauptsächlich pathogene Pilze sind Mikroorganismen, deren Entwicklung innerhalb der Wirtszelle erfolgt. Somit nutzt es die verfügbaren Ressourcen, um zu überleben und sich zu vermehren, und garantiert seine Entwicklung..
Die Eigenschaft eines Pilzes, Krankheiten hervorzurufen, wird als Pathogenität bezeichnet und beinhaltet verschiedene Mechanismen. Änderungen in seiner Struktur, das Anhaften an Geweben, die Sekretion proteolytischer Enzyme und die Synthese der Schutzhülle sind einige der Prozesse, die eine Infektion ermöglichen..
Es gibt eine Klassifizierung der Mykosen nach dem Infektionsort: oberflächlich und tief. Die ersteren - häufiger - beschränken sich auf die Haut und die Hautanhänge, während die anderen in innere Organe eindringen und diese infizieren und schwerwiegender sind.
Die Verbreitung dieser Pathologie erfolgt weltweit ohne Diskriminierung von Alter und Geschlecht. Einige Aktivitäten prädisponieren dafür, sie zu erleiden. Die anfälligsten Gruppen sind Kinder, ältere Menschen und Immunsupprimierte.
Artikelverzeichnis
- 1 Arten, Symptome und Ursachen
- 1.1 Oberflächliche Mykosen
- 1.2 Tief oder systemisch
- 1.3 Subkutane Mykosen
- 2 Behandlungen
- 2.1 Nicht pharmakologisch
- 2.2 Pharmakologisch
- 3 Referenzen
Typen, Symptome und Ursachen
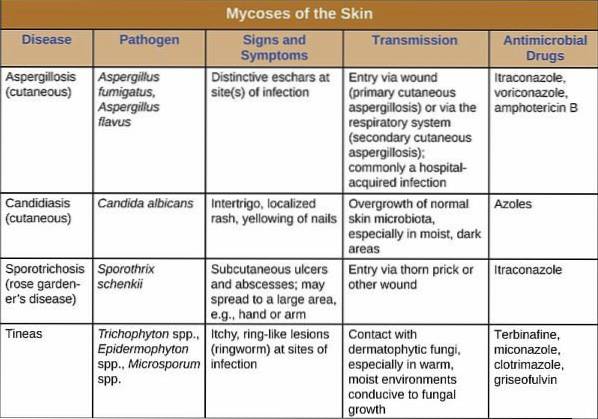
Die Aufteilung der Pilzinfektion wurde unter Berücksichtigung der beteiligten Arten und des von ihr besiedelten Gewebes festgestellt. Demnach werden sie als oberflächlich, subkutan und tief eingestuft..
Die sogenannten oberflächlichen Mykosen sind eine Gruppe von Krankheiten, die sowohl Haut als auch Haare und Nägel betreffen. Sie sind in der Regel häufig in der Bevölkerung, gutartig und verschwinden bei entsprechender Behandlung.
Tiefe Mykosen - auch systemisch oder verbreitet genannt - sind durch ihren Angriff auf innere Organe gekennzeichnet. Sie sind weniger häufig, aber schwerwiegender und erfordern für ihre Behandlung ein Management im Krankenhaus.
Einige tiefe Mykosen können aufgrund ihrer Ausbreitung Hautmanifestationen aufweisen.
Oberflächliche Mykosen
Ringwürmer, Zinken oder Dermatophytose
Ringwürmer werden durch Dermatophyten verursacht, Pilze, die durch ihre Affinität zu Keratin gekennzeichnet sind. Sie haben proteolytische Enzyme, die Keratin abbauen und es so an Gewebe haften lassen können. Die an Dermatophytosen beteiligten Arten gehören zu den Gattungen Trichophyton, Microsporum und Epidermophyton.
Dermatophytosen werden nach dem Gebiet benannt, in dem sich die Läsionen befinden:
Tinea capitis
Es wird hauptsächlich durch Microsporum canis und Trichophyton Tonsurans verursacht. Es betrifft die Kopfhaut und verursacht verschiedene Arten von Verletzungen, von hyperkeratotischen grauen Plaques bis zu entzündlichen Plaques mit Haarausfall. Eine Vielzahl von Ringwürmern - die Querion de Celso - tritt auf, wenn Abszesse im betroffenen Bereich auftreten.
Eine Haarbeteiligung tritt auf, wenn der Erreger in das Innere eindringen kann oder nicht. Im ersten Fall können die Haare schwach werden oder brechen. Alopezie tritt auf, wenn sich eine Entzündung auf die Haarfollikel ausbreitet.
Tinea faciei
Diese Sorte kommt in haarlosen Gesichtsbereichen vor und kann mit Tinea corporis koexistieren. Es kann Männer, Frauen und Kinder betreffen.
Verschiedene Pilzarten sind betroffen, darunter Microsporum canis und Trichophyton mentagrophytes, Rubrum und Tonsurans..
Die klassischen ringartigen, serpeginösen und juckenden Läsionen können jeden Teil des Gesichts einnehmen. Abschuppung von Läsionen ist häufig.
Tinea barbae
Wie der Name schon sagt, kommt es im Gesichtsbereich des Bartes vor und ist auf erwachsene Männer beschränkt. Die Hauptverursacher sind neben Microsporum canis Trichophyton verrucosum und Mentagrophyten.
Zu den Symptomen gehören entzündliche, knotige, exsudative Plaques und Verhärtung der Haut. Die nicht entzündlichen Läsionen ähneln denen des Ringwurms. Das Vorhandensein von Follikulitis ist variabel und führt zu lokalisierter Alopezie.
Tinea corporis
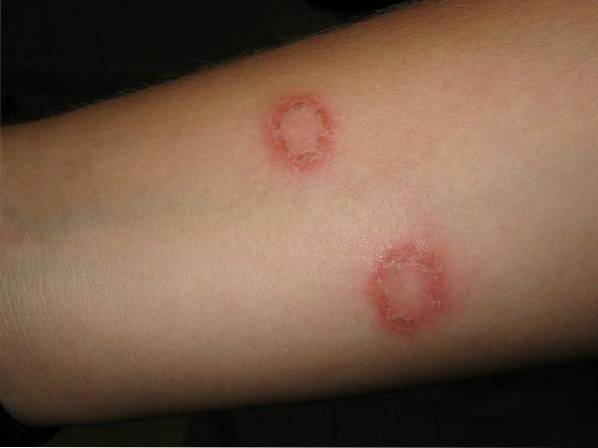
Es betrifft den größten Teil der Körperoberfläche. Neben T. tonsurans ist Trichophyton rubrum der Hauptverursacher. Anfänglich ist die Läsion durch rötliche Plaques gekennzeichnet, die sich später vom Zentrum aus ausdehnen und einen rötlichen Ring um gesunde Bereiche bilden. Die aktive Grenze hat sowohl Papeln als auch Vesikel und Pusteln.
Zu den mit Plaques verbundenen Symptomen gehören Juckreiz, Schuppenbildung und ein brennendes Gefühl. Manchmal tritt eine knotige Follikulitis - Majocchi-Granulom - auf, die normalerweise Schmerzen verursacht. Eine Vielzahl von Tellern ist violett oder grau gefärbt.
Eine Form des Ringwurms erzeugt mehrere konfluente Plaques, die große Flächen einnehmen. Es ist das Merkmal von Tinea imbricata, das durch Trichophyton konzentricum verursacht wird.
Tinea cruris
Es befindet sich in den Leistenfalten und kann sich auf die Genitalien, das Perineum, die Gesäßfalten und die inneren Oberschenkel erstrecken. Keime können durch Übertragung - Hände, Handtücher - von einem Tinea pedis übertragen werden.
Es produziert mehrere juckende rötliche Plaques oder große Plaques mit aktivem Rand. Der betroffene Bereich ist normalerweise feucht und wird durch Kratzer erodiert, wodurch ein seröses Exsudat freigesetzt wird. Verfärbungen oder Hyperkeratosen hängen auch mit Kratzern zusammen.
Es ist eine häufige Erkrankung und die beteiligten Erreger sind Epidemophyton floccosum und Trichophyton rubrum. Mangelnde Hygiene, enge Kleidung und heißes Wetter sind Auslöser.
Tinea pedis
Eine Pilzinfektion der Füße ist sehr häufig und wird auch als "Fußpilz" bezeichnet. Es ist auf den Kontakt mit Trichophyton rubrum, Tonsuranen oder Mentagrophyten, aber auch mit Epidermophyton floccosum zurückzuführen. Es ist eine wiederkehrende und manchmal chronische Infektion.
Die klinischen Symptome sind Plaques, die die Haut verdicken, überwiegend plantar und lateral an beiden Füßen. In den betroffenen Bereichen kommt es zu starker Schuppenbildung und Juckreiz. Kratzer können eine bakterielle Superinfektion verursachen und sich durch Übertragung auf andere Körperteile ausbreiten.
Es ist sehr häufig, Infektionen in den Interdigitalfalten zu finden. Dort sind die Fissuren, Ulzerationen, Exsudate und Mazerationen des Gewebes sekundär zur lokalisierten Infektion. Das Vorhandensein von Tinea pedis ist ein prädisponierender Faktor oder Auslöser für Onychomykose.
Tinea manuum
Es tritt durch Übertragung des Ringwurms der Füße auf, so dass sie die gleichen Erreger und die Art der Verletzung gemeinsam haben. Das Risiko einer bakteriellen Superinfektion ist hoch.
Pityriasis versicolor
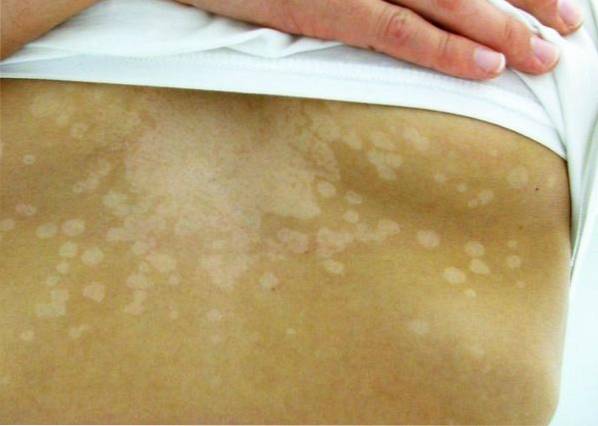
Die häufigste Ursache ist eine Malassezia furfur-Infektion. Der Begriff versicolor ist auf das Vorhandensein von weißlichen, rötlichen oder grauen Flecken und Plaques zurückzuführen. Die Läsionen weisen eine feine Skalierung auf und sind nicht juckend.
Sie befinden sich überwiegend im Gesicht, am Hals, im oberen Teil des Thorax und manchmal in den oberen Gliedmaßen und im Bauch. Risikofaktoren für diese Infektion sind Feuchtigkeit, das Vorhandensein von Körperfett und das Immunsystem. Es gibt eine familiäre Veranlagung für diesen Zustand.
Candidiasis
Oberflächliche Candidiasis ist eine Manifestation einer Candida albicans-Infektion, die die Haut und die Schleimhäute betrifft. Die charakteristischen Symptome sind Rötung des Bereichs, Exsudat und Mazeration des Gewebes. Wenn es Schleimhäute betrifft, werden normalerweise weißliche Plaques beobachtet, die beim Ablösen Blutungen verursachen.
Der normale Ort dieser Mykose liegt in den Hautfalten, im Genitalbereich - Vagina und Eichel - sowie in der Mundschleimhaut. Vulvovaginitis und Balanitis verursachen lokale Rötungen, die mit Juckreiz, Brennen und dickem weißlichem Exsudat verbunden sind.
Mykose der Haare
Weißer Stein und schwarzer Stein sind haarspezifische Mykosen, die durch Trichosporum sp. bzw. Piedraia hortae. Diese Mykose ist normalerweise asymptomatisch.
Im schwarzen Stein sind die Knötchen schwarz und von fester Konsistenz, während die weißlichen und weichen Knötchen den weißen Stein charakterisieren. Mykose tritt selten gleichzeitig mit Tinea capitis auf.
Onychomykose
Es entspricht der Mykose der Nägel. Dermatophyten haben keratolytische Enzyme, die das Keratin des Nagels abbauen und die darin beobachteten Veränderungen hervorrufen können.
Es greift vorwiegend den distalen Rand des Anhangs an und führt zu Veränderungen in Farbe, Textur und Form, bis es eine Onycholyse oder Zerstörung des Nagels erreicht. Es bewirkt auch seine Trennung vom Nagelbett.
Es ist ein Risikofaktor für das Auftreten von Onychocryptosis. Die Ursache ist in den meisten Fällen der Kontakt mit Trichophyton rubrum, aber auch mit Epidermophyton floccosum und T. mentagrophytes.
Candida produziert Paronychie, eine Infektion, die die Weichteile um den Nagel angreift. Wenn es sich um das proximale Nagelbett handelt, führt dies zu einer Deformität und Trennung der Nagelwurzel.
Tief oder systemisch
Diese Pathologien treten auf, wenn innere Organe durch eine Pilzinfektion beeinträchtigt werden. Subkutane Mykosen sind in dieser Gruppe enthalten..
Tiefe Mykosen werden durch primäre und opportunistische pathogene Pilze verursacht. Im ersten Fall kann jedes gesunde Individuum die Krankheit erwerben, während die Immunsuppression den Angriff von Opportunisten ermöglicht.
Histoplasmose
Es ist eine Primärinfektion, die durch Inhalation von Hystoplasma capsulatum-Sporen auftritt. Sein Eintritt in die Atemwege führt zu leichten Atemwegsbeschwerden - trockener Husten oder Auswurf - oder er kann asymptomatisch sein. In den meisten Fällen heilt es ohne Konsequenzen.
Komplizierte Fälle von Histoplasmose verursachen Zerstörung und Fibrose in der Lunge und verursachen Symptome einer chronischen Atemwegsinfektion. Die Ausbreitung der Infektion kann eine große Anzahl von Symptomen verursachen, die mit dem betroffenen System zusammenhängen:
- Anämie
- Gewichtsverlust.
- Blähungen und Bauchschmerzen.
- Gelbsucht.
- Fieber.
Blastomykose
Verursacht durch Blastomyces dermatitidis. Die Sporen dieses Pilzes befinden sich in Böden, die mit Exkrementen oder zersetzten organischen Stoffen kontaminiert sind. Beim Einatmen gelangen sie in die Atemwege und verursachen asymptomatische Infektionen oder Symptome einer Lungenentzündung..
Wie Histoplasmose kann es in komplizierten Fällen zu Lungenverletzungen mit Fibrose und Hohlräumen kommen. Husten mit grünlichem oder blutigem Auswurf, Atemnot und Fieber sind häufige Symptome. Es kann zu Pleuraerguss und Alveolarexsudat kommen.
Wenn es sich ausbreitet, kann es auf die Schleimhäute und die Haut übergehen und sehr schmerzhafte, scharfkantige Geschwüre hervorrufen..
Kokzidioidomykose
Der Pilz, der es verursacht - Cocidioides immitis - hat eine infektiöse Form, Arthrokonidien, die eingeatmet werden und in die Atemwege gelangen. Es produziert von einer leichten Atemwegsinfektion bis zu einer akuten oder chronischen Lungenentzündung. Blut abhusten ist häufig. Die chronische Form ist mit anhaltendem Fieber und fortschreitendem Gewichtsverlust verbunden.
Die Ausbreitung umfasst Haut- und Unterhautbefall, Knochen, Gelenke und Knochen, die schwere Infektionen hervorrufen. In der Haut produziert es Geschwüre, während es im Knochen eitriges Exsudat produzieren kann. In schweren Fällen kann eine Meningitis festgestellt werden.
Aspergillose
Opportunistische Infektion durch Pilze der Gattung Aspergillus, insbesondere A. fumigatus. Es werden verschiedene Formen der Aspergillose unterschieden, einschließlich allergischer Sinusitis und Bronchitis, Aspergillom und disseminierter Infektion.
Die Symptome hängen von der klinischen Form ab, wobei Rhinorrhoe, Verstopfung der Nase, Kopfschmerzen, Husten, Keuchen und Atemnot häufig sind. Aspergillom erzeugt klinische Anzeichen einer chronischen Lungeninfektion, wie z. B. Bluthusten.
Paracoccidioidomykose
Die Ursache ist hauptsächlich auf das Vorhandensein von Paracoccidioides brasiliensis zurückzuführen. Erste Symptome können mild sein oder fehlen. Es besiedelt die Atemwege und breitet sich von dort aus aus. Eine Atemwegsinfektion führt zu Husten mit Auswurf, Atemnot und Fieber. Produziert harte, entzündliche Geschwüre in der Atemschleimhaut.
Im Krankheitsbild können auch Gewichtsverlust, Hautgeschwüre, geschwollene und suppurative Lymphknoten vorhanden sein..
Pneumozystose
Opportunistische Lungenentzündung im Zusammenhang mit HIV / AIDS-Infektionen und anderen immunsuppressiven Erkrankungen. Sein Erreger ist Pneumocystis carinii, früher P. jirovecii genannt.
Es verursacht zunächst Symptome der Erkältung, gefolgt von häufigem und schwerem Husten, Atemnot beim Ziehen und Brustschmerzen. Bei immunsupprimierten Patienten handelt es sich um eine relativ schwere Infektion.
Candidiasis
Die Infektion erstreckte sich auf die Atem- und Verdauungsschleimhaut, an der Candida sp. und Candida albicans. Dieser Pilz ist ein normaler Bewohner der Haut und der Darmschleimhaut. Wenn das Immunsystem versagt, tritt eine opportunistische Infektion auf, die sich auf Mund und Speiseröhre ausbreiten und weißliche Plaques und schmerzhafte lokale Entzündungen hervorrufen kann..
Seine Verbreitung ist schwerwiegend und verursacht Symptome gemäß den eingedrungenen Organen.
Subkutane Mykosen
Sie gelten als tiefe Infektionen, da sie Gewebe unterhalb der Hautebene betreffen. Diese Infektionen umfassen:
Chromoblastomykose
Subkutane Knoten, die polymorphe Läsionen entwickeln können, wie Plaques, Warzen, Knotenketten usw. Es ist normalerweise ein chronischer Verlauf. Die Erreger sind Fonsecaea pedrosoi, F. compacta, Cladosporium carrionii oder Phialophora verrucosa.
Mycetome
Subkutane knotige Läsionen, die in tiefe Ebenen bis zum Knochen eindringen können. Charakteristisch ist das Vorhandensein einer erhabenen Plaque oder eines Knotens, der eine Fistel bildet und im Inneren Granulationen aufweist. Es wird von Madurella mycetomatis hergestellt.
Sporotrichose
Gärtner- oder Bauernkrankheit. Der Pilz -Sporothrix schenckii befindet sich normalerweise am Stiel, an den Zweigen oder Dornen einer Pflanze und seine Ansteckung erfolgt durch versehentliches Durchstechen.
Es dringt in die Lymphgefäße ein und produziert subkutane Knötchen, die ihren Weg fortsetzen. Oberflächliche Ulzerationen der Knötchen sind häufig.
Seine Ausbreitung über den Lymphweg ermöglicht es ihm, in andere Organe wie Knochen und Gelenke, Lungen und Meningen einzudringen oder sich im ganzen Körper auszubreiten..
Behandlungen
Nicht pharmakologisch
Aufklärung zur Vorbeugung und richtigen Hygiene ist eines der Hauptinstrumente für die nicht-pharmakologische Behandlung.
- Die Pflege von Haut, Nägeln und Haaren, die Verwendung geeigneter Kleidung, Körper- und Kleidungshygiene ist wichtig, um oberflächlichen Pilzinfektionen vorzubeugen.
- Die mit tiefen Pilzinfektionen verbundenen Risikofaktoren müssen berücksichtigt werden.
- Vermeiden Sie in endemischen Gebieten Vorsicht bei einigen pathogenen Pilzen.
- Vermeiden Sie den Kontakt mit Tieren oder Menschen mit verdächtigen Verletzungen, insbesondere wenn es sich um übertragbare Infektionen handelt.
Pharmakologisch
Aufgrund der Vielzahl klinischer Manifestationen von Mykosen kann die Behandlung variieren. Jedes Behandlungsschema wird unter Berücksichtigung des Erregers und der Schwere der Symptome angepasst..
Bei oberflächlichen Mykosen ist die Verwendung von topischen Medikamenten - Creme, Emulsionen, Lotionen, Shampoo, Lacken - in Kombination mit einer systemischen Behandlung am effektivsten..
Tiefe und verbreitete Mykosen erfordern die Verwendung von oralen oder parenteralen Antimykotika. Es ist notwendig, die Behandlung der Symptome zu berücksichtigen, die mit Pilzinfektionen einhergehen:
- Flüssigkeitszufuhr.
- Diätplan.
- Analgetika, Entzündungshemmer und Antipyretika.
- Steroide.
- Antibiotika.
Aktuell
- Ketoconazol, Shampoo, Creme, Lotion.
- Clotrimazol 1%, Lotion oder Creme.
- Luliconazol 1%, Creme.
- Econazol, Sahne.
- Miconazol, Lösung oder Creme.
- Selensulfat, Shampoo.
- Zinkpyritonat, Shampoo.
- Terbinafin, Sahne.
- Naftifine 1%, Creme.
- Fluconazol, Creme.
- Sertaconazolnitrat, Creme.
Oral
- Ketoconazol, Tabletten.
- Griseofulvin, Tabletten
- Fluconazol, als Kapseln oder Tabletten.
- Itraconazol, Kapseln.
- Pramiconazol, Tabletten.
- Voriconazol, Tabletten.
Parenterale Route
- Fluconazol als Injektionslösung.
- Amphotericin B, Injektionslösung.
Verweise
- Ryan, KJ. Pathogene Pilze. Sherris Medical Microbiology. 6. Auflage (2014). Teil IV, Kapitel 42 - 47
- Wikipedia (letzte Version 2018). Pathogener Pilz. Von en.wikipedia.org wiederhergestellt
- Casadevall, A (2007). Determinanten der Virulenz in den pathogenen Pilzen. Von ncbi.nlm.nih.gov wiederhergestellt
- Kurosawa, CS; Sugizaki, MF; Serrão Peraçoli, MT (1998). Virulenzfaktoren bei Pilzen systemischer Mykosen. Zeitschrift des Instituts für Tropenmedizin von São Paulo. Von scielo.br wiederhergestellt
- Mohamed, AW (2012). Pilzinfektion. Von healthline.com wiederhergestellt
- Satter, E (2017). Oberflächliche Mykosen: Dermatophytose. Von infektiösen Diseaseadvisor.com wiederhergestellt
- CDC (s.f.). Arten von Pilzkrankheiten. Von cdc.gov wiederhergestellt
- Andrews, S (2017). Tinea in der Notfallmedizin. Von emedicine.medscape.com wiederhergestellt
- Knott, L (2014). Systemische Mykosen. Von patient.info wiederhergestellt
- Walsh, TJ; Dixon, DM (1996). Spektrum der Mykosen. Medizinische Mikrobiologie. Von ncbi.nlm.nih.gov wiederhergestellt
- Johnson, J (letzte Version 2017). Was Sie über Pilzinfektionen wissen müssen. Von medicalnewstoday.com wiederhergestellt
- Fleta Zaragozano, J. (2001). Tiefe Mykosen. Von elsevier.es wiederhergestellt
- Informiert (2010). Tiefe Mykosen und opportunistische Mykosen. Von infodermatologia.com wiederhergestellt
- Die Universität von Adelaide (s.f.). Dimorphe systemische Mykosen. Von mycology.adelaide.edu.au wiederhergestellt
- Schenfield, NS (2018). Hautkandidose. Von emedicine.medscape.com wiederhergestellt
- Crouse, LN (2018). Tinea versicolor. Von emedicine.medscape.com wiederhergestellt
- Harman, EM (2018). Aspergillose. Von emedicine.medscape.com wiederhergestellt
- König, Zeugen Jehovas (2017). Kryptokokkose. Von emedicine.medscape.com wiederhergestellt
- Agudelo Higuita, MA (2017). Sporotrichose. Von emedicine.medscape.com wiederhergestellt
- Schwartz, RA (2018). Stein. Von emedicine.medscape.com wiederhergestellt
- Schwartz, RA (2018). Chromobastomykose. Von emedicine.medscape.com wiederhergestellt
- Ayoade, FO (2017). Mycetom. Von emedicine.medscape.com wiederhergestellt


Bisher hat noch niemand einen Kommentar zu diesem Artikel abgegeben.