
Das Renin-Angiotensin-Aldosteron-System (RAAS)
Das System Renin - Angiotensin - Aldosteron (abgekürzt RAAS, für sein Akronym in Englisch) ist ein kritischer Mechanismus, der für die Regulierung des Blutvolumens und des Widerstands des Gefäßsystems verantwortlich ist.
Es besteht aus drei Hauptelementen: Renin, Angiostensin II und Aldosteron. Diese wirken als Mechanismus, um den Blutdruck in Niederdrucksituationen für lange Zeit zu erhöhen. Dies wird erreicht, indem die Natriumresorption, die Wasserresorption und der Gefäßtonus erhöht werden..
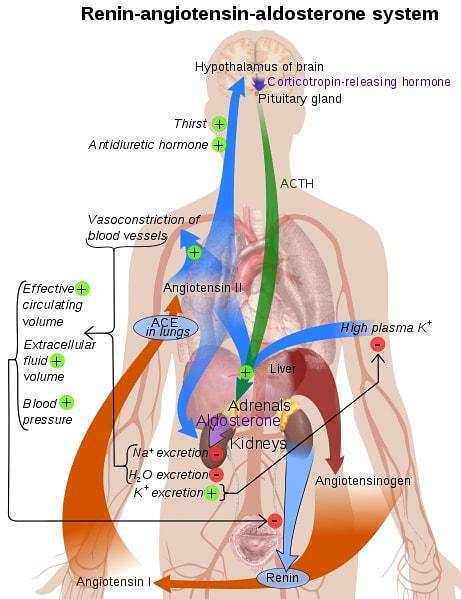
Die am System beteiligten Organe sind die Nieren, die Lunge, das Gefäßsystem und das Gehirn..
In Fällen, in denen der Blutdruck sinkt, wirken verschiedene Systeme. Kurzfristig wird die Reaktion der Barorezeptoren beobachtet, während das RAAS-System für die Reaktion auf chronische und langfristige Situationen verantwortlich ist..
Artikelverzeichnis
- 1 Was ist RAAS??
- 2 Mechanismus
- 2.1 Reninproduktion
- 2.2 Herstellung von Angiostensin I.
- 2.3 Produktion von Angiotensin II
- 2.4 Wirkung von Angiotensin II
- 2.5 Wirkung von Aldosteron
- 3 Klinische Bedeutung
- 4 Referenzen
Was ist der RAAS??
Das Renin-Angiotensin-Aldosteron-System ist für die Reaktion auf widrige Zustände wie Bluthochdruck, Herzinsuffizienz und Nierenerkrankungen verantwortlich..
Mechanismus
Reninproduktion
Eine Reihe von Stimuli, wie z. B. ein verringerter Blutdruck, eine Beta-Aktivierung oder eine Aktivierung durch Zellen der Macula densa als Reaktion auf eine Verringerung der Natriumbelastung, führen dazu, dass bestimmte spezialisierte (nebeneinander liegende) Zellen Renin absondern.
Im Normalzustand scheiden diese Zellen Prorenin aus. Nach Erhalt des Stimulus wird jedoch die inaktive Form von Prorenin gespalten und wird zu Renin. Die Hauptquelle für Renin befindet sich in der Niere, wo seine Expression durch die oben genannten Zellen reguliert wird..
Studien an verschiedenen Arten - von Menschen und Hunden bis hin zu Fischen - hat gezeigt, dass das Renin-Gen im Laufe der Evolution hoch konserviert ist. Seine Struktur ähnelt der von Pepsinogen, einer Protease, die nach diesen Erkenntnissen einen gemeinsamen Ursprung haben könnte.
Produktion von Angiostensin I.
Sobald Renin in den Blutkreislauf gelangt, wirkt es auf sein Ziel: Angiotensinogen. Dieses Molekül wird von der Leber produziert und befindet sich ständig im Plasma. Renin spaltet Angiotensinogen in das Molekül Angiotensin I - das physiologisch inaktiv ist.
Insbesondere spaltet Renin in seinem aktiven Zustand insgesamt 10 Aminosäuren, die sich am N-Terminus von Angiotensinogen befinden, zur Herstellung von Angiotensin. Beachten Sie, dass in diesem System der limitierende Faktor die Menge an Renin ist, die im Blutkreislauf vorhanden ist.
Das Gen, das für menschliches Angiotensinogen kodiert, befindet sich auf Chromosom 1, während es sich bei der Maus auf Chromosom 8 befindet. Verschiedene Homologe dieses Gens sind in verschiedenen Wirbeltierlinien vorhanden.
Angiotensin II-Produktion
Die Umwandlung von Angiostetin I zu II wird durch ein Enzym vermittelt, das als ACE bekannt ist (Angiotensin umwandelndes Enzym). Dies findet sich hauptsächlich im Gefäßendothel bestimmter Organe wie Lunge und Niere..
Angiotensin II wirkt auf die Niere, die Nebennierenrinde, die Arteriolen und das Gehirn, indem es an bestimmte Rezeptoren bindet.
Obwohl die Funktion dieser Rezeptoren nicht vollständig aufgeklärt wurde, wird vermutet, dass sie durch die Erzeugung von Salpetersäure an der Produktion von Vasodilatation beteiligt sind..
Im Plasma hat Angiotensin II eine Halbwertszeit von nur wenigen Minuten, wo Enzyme, die für den Abbau von Peptiden verantwortlich sind, es bei Angiotensin III und IV spalten.
Angiotensin II-Wirkung
Im proximalen Tubulus der Niere ist Angiotensin II für die Erhöhung des Austauschs von Natrium und H verantwortlich. Dies führt zu einer Erhöhung der Natriumresorption.
Erhöhte Natriumspiegel im Körper neigen dazu, die Osmolarität von Blutflüssigkeiten zu erhöhen, was zu einer Änderung des Blutvolumens führt. Dadurch wird der Blutdruck des betreffenden Körpers erhöht.
Angiotensin II wirkt auch bei der Vasokonstriktion des Arteriolsystems. In diesem System bindet das Molekül an G-Protein-gekoppelte Rezeptoren und löst eine Kaskade von sekundären Botenstoffen aus, die zu einer starken Vasokonstriktion führt. Dieses System verursacht einen Blutdruckanstieg.
Schließlich wirkt Angiotensin II auch auf der Ebene des Gehirns und erzeugt drei Haupteffekte. Zunächst wird die Region des Hypothalamus verbunden, wo sie die Durstempfindungen anregt, um die Wasseraufnahme des Patienten zu erhöhen.
Zweitens stimuliert es die Freisetzung des Diuretikums. Dies führt zu einer erhöhten Wasserresorption aufgrund der Einführung von Aquaporin-Kanälen in die Niere..
Drittens verringert Angiotensin die Empfindlichkeit von Barorezeptoren und verringert die Reaktion auf erhöhten Blutdruck..
Wirkung von Aldosteron
Dieses Molekül wirkt auch auf der Ebene der Nebennierenrinde, insbesondere in der Zona glomerulosa. Hier wird die Freisetzung des Hormons Aldosteron stimuliert - ein Molekül steroidaler Natur, das eine Erhöhung der Natriumresorption und der Kaliumausscheidung in den distalen Tubuli der Nephrone bewirkt..
Aldosteron stimuliert die Insertion von luminalen Natriumkanälen und basolateralen Natriumkaliumproteinen. Dieser Mechanismus führt zu einer erhöhten Reabsorption von Natrium..
Dieses Phänomen folgt der gleichen Logik wie das oben erwähnte: Es führt zu einer Erhöhung der Osmolarität des Blutes, wodurch der Druck des Patienten erhöht wird. Es gibt jedoch gewisse Unterschiede.
Erstens ist Aldosteron ein Steroidhormon und Angiotensin II nicht. Infolgedessen bindet es an Rezeptoren im Kern und verändert die Gentranskription..
Daher kann es Stunden - oder sogar Tage - dauern, bis sich die Wirkung von Aldosteron manifestiert, während Angiostensin II schnell wirkt..
Klinische Bedeutung
Die pathologische Funktion dieses Systems kann zur Entwicklung von Krankheiten wie Bluthochdruck führen, was in unangemessenen Situationen zu einer erhöhten Durchblutung führt..
Aus pharmakologischer Sicht wird das System häufig bei der Behandlung von Herzinsuffizienz, Bluthochdruck, Diabetes mellitus und Herzinfarkt manipuliert. Bestimmte Medikamente wie Enalapril, Losartan und Spironolacton wirken gegen die Wirkung von RAAS. Jede Verbindung hat einen bestimmten Wirkmechanismus.
Verweise
- Chappell, M. C. (2012). Das nichtklassische Renin-Angiotensin-System und die Nierenfunktion. Umfassende Physiologie, zwei(4), 2733.
- J. L. Grobe, D. Xu & C. D. Sigmund (2008). Ein intrazelluläres Renin-Angiotensin-System in Neuronen: Tatsache, Hypothese oder Fantasie. Physiologie, 2. 3(4), 187 & ndash; 193.
- Rastogi, S. C. (2007). Grundlagen der Tierphysiologie. New Age International.
- M. A. Sparks, S. D. Crowley, S. B. Gurley, M. Mirotsou & T. M. Coffman (2014). Klassisches Renin-Angiotensin-System in der Nierenphysiologie. Umfassende Physiologie, 4(3), 1201 & ndash; 28.
- J. L. Zhuo, F. M. Ferrao, Y. Zheng & X. C. Li (2013). Neue Grenzen im intrarenalen Renin-Angiotensin-System: eine kritische Überprüfung klassischer und neuer Paradigmen. Grenzen in der Endokrinologie, 4, 166.


Bisher hat noch niemand einen Kommentar zu diesem Artikel abgegeben.