
Actinomyces Eigenschaften, Taxonomie, Morphologie, Pathogenese
Actinomyces ist eine Bakteriengattung aus grampositiven Bazillen, die durch ein filamentöses Wachstumsmuster gekennzeichnet ist, das den Zweigen eines Baumes ähnelt. In der Vergangenheit wurde diese Gattung aufgrund ihrer Morphologie mit Pilzen verwechselt, später wurde jedoch entdeckt, dass sich ihre Art wie Bakterien verhält..
Es gibt 42 identifizierte Arten, aber die Hauptarten sind: A. israelii, A. naeslundii, A. odontolyticus, A. viscosus, A. meyeri, A. pyogenes, A. georgiae, A. turicensis, A. gerencseriae, A. graevenitzii.
Diese Bakteriengattung ist Teil der gemeinsamen Mikrobiota des Magen-Darm-Trakts bei Menschen und Tieren, die vom Oropharynx bis zum Dickdarm reicht..
Es wurde kürzlich vorgeschlagen, dass dieser Organismus ein relativ häufiger Kommensal sein könnte, der in der Haut und den Schleimhäuten der Urogenitalregion ansässig ist..
Diese Arten sind sehr gut dafür geeignet, auf der Oberfläche der Schleimhaut zu leben, ohne Schaden zu verursachen. Sie können jedoch Infektionen verursachen, wenn sie die Epithelbarriere unter Bedingungen passieren, die eine Sauerstoffspannung erzeugen, die niedrig genug ist, um sich zu vermehren (Gewebenekrose)..
Daher sind die von ihnen verursachten Pathologien nicht ansteckend, da die Infektion endogen durch Trauma, chirurgische Eingriffe oder einen Fremdkörper auftritt..
Die häufigsten Pathologien sind orozervikofaziale, thorakale und abdominopelvine Aktinomykose. Die Krankheit kann auch als kutane Aktinomykose, Erkrankung des Bewegungsapparates, Perikarditis, Infektion des Zentralnervensystems (ZNS) oder disseminierte Krankheit auftreten..
Artikelverzeichnis
- 1 Funktionen
- 1.1 Gewohnheitsmäßige Mikrobiota
- 1.2 Biochemische Eigenschaften
- 1.3 Allgemeine Wachstumseigenschaften
- 2 Taxonomie
- 3 Morphologie
- 4 Pathologien
- 4.1 Aktinomykose
- 5 Diagnose
- 6 Behandlung
- 7 Prävention
- 8 Referenzen
Eigenschaften
Einige Arten sind streng anaerob und andere mikroaerophil. Sie wachsen langsam, einige Stämme brauchen bis zu 7 Tage oder länger, um zu erscheinen.
Sie wachsen bei 35 bis 37 ° C. Sie sind weder beweglich noch bilden sie Sporen. Sie sind säurebeständige Bazillen, daher hat ihre Zellwand eine gewisse Ähnlichkeit mit der Wand von Mykobakterien.
Das Actinomyces haben ein geringes Virulenzpotential und verursachen nur dann Krankheiten, wenn Schleimhautbarrieren durch Trauma, Operation oder Entzündung verletzt werden - Infektion, begünstigt durch Bedingungen mit niedrigem Gewebedruck von O.zwei.
Eine Infektion mit Actinomyces fördert die Invasion anderer Keime in das Becken, wie z Escherichia coli, Streptokokken, unter anderem anaerobe Bakterien.
Gewohnheitsmäßige Mikrobiota
Sie treten in jungen Jahren als orale und gastrointestinale Mikrobiota auf. Eine Studie ergab, dass 2 Monate alte Babys bereits von kolonisiert wurden ZU. odontolyticus in der Mundhöhle.
Mit 2 Jahren gibt es bereits eine große Artenvielfalt A. naeslundii, A. viscosus, A. graevenitzii und A. gerencseriae zum Zeitpunkt des Durchbruchs der Milchzähne.
Es wurde berichtet, dass Actinomyces-Arten in den frühen Stadien der Biofilmbildung an Zähnen (Zahnbelag) sowohl über (supragingival) als auch unter (subgingival) Zahnfleisch eine zentrale Rolle spielen.
Dies wird im Erwachsenenalter beibehalten und steht nicht im Zusammenhang mit Parodontalerkrankungen. Es wurde jedoch festgestellt, dass A. turicensis ist die häufigste Actinomyces-Spezies auf der Oberfläche der Zunge bei Patienten mit Mundgeruch, gefolgt von A. odontolyticus, A. israelii und A. radingae.
Ebenso wurden einige Arten dieser Gattung in Abwesenheit einer aktinomyketischen Infektion aus dem weiblichen Urogenitaltrakt isoliert. Sie gelten als native Mikrobiota, die aus dem Perinealbereich oder als Folge von Oralsex und anovaginalem Verkehr eingewandert sind..
Unter ihnen sind A. Meyeri, A. Neuii, A. Radingae, A. Turicensis und A. Urogenitalis.
Andererseits wurden die folgenden Arten aus Urinproben isoliert: A. neuii, A. turicensis, A. urogenitalis, A. europaeus, A. odontolyticus, A. graevenitzii, A. naeslundii und A. oris da sie Teil der Mikrobiota der weiblichen Blase sind.
Während, A. socranski ist ein normaler Besiedler der Vagina, des Dickdarms und des Mundes.
Biochemische Eigenschaften

Allgemeine Wachstumseigenschaften
Taxonomie
Domäne: Bakterien.
Phylum: Actinobacteria.
Bestellung: Actinomycetales.
Unterordnung: Actinomicineae.
Familie: Actinomycetaceae.
Geschlecht Actinomyces.
Morphologie
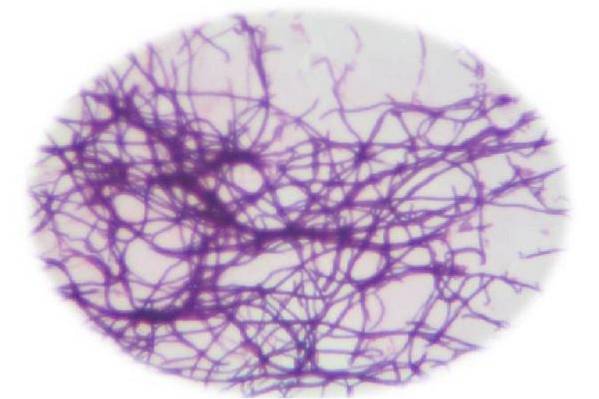
Sie sind grampositive Stäbchen mit einem Durchmesser von 1 um, aber variabler Länge, da sie verzweigte oder unverzweigte Filamente bilden können. Es kann auch als kurze diphtheroide Bazillen oder keulenförmig vorliegen.
Je nach Art können sie sich auf Blutagar langsam, mäßig oder schnell entwickeln. Die Kolonien sind je nach Belastung rau oder glatt.
Die Farbe der Kolonien auf Blutagar variiert je nach Art zwischen weiß, grau, rot oder durchscheinend. Sie können undurchsichtig oder glänzend sein und unregelmäßige oder gelappte Ränder aufweisen..
In infiziertem menschlichem Gewebe sind sie als Mikrokolonien konzentriert, die an Gewebeelementen gebunden sind, die aufgrund ihrer Ähnlichkeit mit Schwefelkörnern orange-gelbe Körnchen bilden, die als Schwefelkörnchen bezeichnet werden..
Pathologien
Aktinomykose
Es ist eine chronisch entzündliche und granulomatöse Erkrankung, die in den an die Schleimhautoberflächen angrenzenden Geweben entsteht. Die Läsionen folgen einem langsamen Verlauf tiefer und lateraler Ausdehnung mit beträchtlicher Verhärtung und entwässernden Fisteln.
Ihre genaue Natur hängt von den beteiligten Organen und Strukturen ab. Es ist häufiger bei erwachsenen Patienten und bei Männern..
Anzeichen und Symptome können sehr unspezifisch sein, wie Schwellung, Husten, niedriges Fieber und Gewichtsverlust.
Die Diagnose ist oft schwierig, da bei der Beobachtung einer wachsenden fibrotischen Masse, die sich über die Gewebeebenen ausbreitet, diese mit einem bösartigen Tumor verwechselt werden kann.
Arten der Aktinomykose umfassen:
Zervikofaziale Aktinomykose
Es hängt mit schlechter Zahnhygiene, Zahnextraktion oder einem Trauma des Mundes oder Kiefers zusammen. Erzeugt Lymphadenopathie.
Die Infektion kann zu einer Bisphosphonat-bedingten Osteonekrose des Kiefers führen.
Die isoliertesten Arten in dieser Art von Läsion sind A. israelii (42%), A. gerencseriae (26,7%), A. naeslundii Y. A. Viskosität (9%), während A. odontolyticus, A. meyeri, A. georgiae Y. A. neuii subsp. neuii erholen sich gelegentlich.
Aktinomykose des Brustraums
Sie sind ungewöhnlich und stammen aus der traumatischen Aspiration oder Einführung von infiziertem Material aus dem Oropharynx, das zur Erosion durch die Pleura, den Thorax oder die Bauchdecke führt. Es kann auch durch das Blut eindringen, ist aber seltener.
Bei einer thorakalen Aktinomykose ist eine Differentialdiagnose mit Lungenkrebs, Lungenentzündung und Tuberkulose erforderlich.
Actinomyces graevenitzii hat eine besondere Vorliebe für den Brustbereich, da es sich um die wichtigsten Actinomyces handelt, die aus dieser Art von Infektion isoliert wurden.
jedoch, A. meyeri, A. israelii, A. odontolyticus Y. A. cardiffensis haben sich von aktinomykotischen Läsionen an Lungenstellen und sporadisch erholt A. naeslundii und A. viscosus.
Bauch-Becken-Aktinomykose
Die abdominale Aktinomykose ist hauptsächlich eine Folge invasiver Eingriffe wie der laparoskopischen Cholezystektomie mit fehlenden Gallensteinen oder abdominalen Infektionen wie Blinddarmentzündung.
Während die Aktinomykose des Beckens mit der längeren Anwendung von intrauterinen Verhütungsmitteln (chronische Endometritis) in Verbindung gebracht wurde. Dies ist auf die Tatsache zurückzuführen, dass der Mikroorganismus in einem synthetischen intrauterinen Medium wächst und spinnenförmige Kolonien vereinigt und bildet, bis sich ein poröser Biofilm bildet..
Eine andere Form der Infektion erfolgt nach bestimmten Manipulationen, wie z. B. der transvaginalen Eizellenentnahme, die zu einem durch Actinomyces verursachten Tubo-Ovarial-Abszess führen kann..
Actinomyces naeslundii, A. meyeri, A. israelii, A. funkei, A. odontolyticus Y. A. turicensis sind am isoliertesten bei abdominalen Erkrankungen.
Im Becken A. israelii A. odontolyticus, A. urogenitalis, A. hongkongensis, A. cardiffensis und A. turicensis sind die häufigsten.
Hautaktinomykose
Die kutane Aktinomykose ist normalerweise ein sekundärer Infektionsprozess mit einem zugrunde liegenden Fokus in den tieferen Geweben mit einer Tendenz zur Bildung von Fisteln, durch die das charakteristische Granulat fließt..
Sie können selten als Folge einer hämatogenen Ausbreitung einer aktinomykotischen Läsion irgendwo im Körper auftreten..
Manifestationen mit einzelnen oder mehreren entwässernden Nebenhöhlen können in verschiedenen Körperteilen auftreten, einschließlich Gesicht, Brust, Zwerchfell, Hüfte sowie den oberen und unteren Extremitäten..
Actinomyces meyeri und A. viscosus waren die am häufigsten isolierten Stämme bei der kutanen Aktinomykose.
Aktinomykose des Bewegungsapparates
Es ist möglich, Fälle von Osteomyelitis in der Wirbelsäule zu sehen; Der Körper kann die Liquor cerebrospinalis und das gesamte Rückenmark isolieren, was zu schweren neurologischen Symptomen führen kann.
Actinomyces israelii Y. A. meyeri sind in diesem Fall am häufigsten.
Zerebrale Aktinomykose
Aktinomykotische Läsionen im Zentralnervensystem sind die schwerwiegendste Form der Aktinomykose.
Actinomyces-Organismen erhalten im Allgemeinen Zugang zu diesem Bereich, entweder durch hämatogene Ausbreitung von entfernten Stellen oder direkt von lokalen aktinomykotischen Läsionen am Kopf. Die Krankheit tritt normalerweise als ein oder mehrere Gehirnabszesse auf.
Die Möglichkeit einer Aktinomykose im ZNS sollte vermutet werden, insbesondere bei Patienten mit neurologischen Symptomen, bei denen in anderen Körperteilen eine Aktinomykose in der Vorgeschichte aufgetreten ist..
Actinomyces israelii Y. A. naeslundii sind die wichtigsten Arten bei dieser Art von Verletzung.
Diagnose
Die Diagnose basiert auf der Art der Verletzung, dem Verlauf des langsamen Fortschritts und einer Vorgeschichte von Traumata oder Krankheiten, die für eine Schleimhautinvasion durch Actinomyces prädisponieren..
Die Diagnose ist schwierig, da Mikroorganismen im Eiter im Allgemeinen selten sind, da sie in Mikrokolonien schwefelhaltiger Körnchen konzentriert sind, die tief im verhärteten Gewebe verborgen sind..
Andererseits sind diese Läsionen normalerweise mit anderen Bakterien kontaminiert, hauptsächlich mit gramnegativen Bazillen, die die tatsächliche ätiologische Diagnose irreführen oder verwirren, wenn eine aerobe Kultur berücksichtigt wird.
Die unfehlbare Diagnose wird durch Biopsie (histopathologische Untersuchung) gestellt. Wenn es möglich ist, das Schwefelgranulat zu beobachten, sind sie von diagnostischem Wert.
Für die histopathologische Untersuchung wird das Granulat zerkleinert, mit Gram angefärbt und unter einem Mikroskop beobachtet..
Die Studie wird ein Zentrum typischer grampositiver, miteinander verflochtener Verzweigungsfilamente aufdecken, wobei sich einzelne Bazillen an der Peripherie verzweigen, umgeben von Entzündungszellen, hauptsächlich polymorphkernigen Neutrophilen..
Es kann jedoch erforderlich sein, mehrere Proben zu untersuchen, bis das Granulat beobachtet wird, da es knapp ist..
Behandlung
Das erste ist, die Läsion zu debriden und dann die Antibiotikabehandlung zu platzieren.
Penicillin G ist die Behandlung der Wahl bei Aktinomykose. Auch Ampicillin, Doxycyclin, Erythromycin und Clindamycin sind aktiv. Die Penicillin-Behandlung sollte verlängert (6 bis 12 Monate) und mit hohen Dosen erfolgen.
Verhütung
Es ist wichtig, dass Ärzte jedes Mal, wenn sie chirurgische Manöver in der Mundhöhle und im Magen-Darm-Trakt durchführen, eine prophylaktische Behandlung anzeigen..
Auf diese Weise kann die Invasion und das Fortschreiten von durch Actinomyces verursachten Krankheiten vermieden werden..
Die Prognose ist im Allgemeinen hervorragend, wenn die Diagnose gestellt und die Behandlung eingehalten wird..
Verweise
- Bouza Y, Jam B, Tartabull Y. Lungenaktinomykose. Präsentation eines Falles. Medisur 2015; 13 (6): 795 & ndash; 800. Verfügbar unter: scielo.sld.
- Actinomyces. Wikipedia, die freie Enzyklopädie. 30. Mai 2018, 17:49 UTC. 24. September 2018, 22:07 Uhr en.wikipedia.org
- Sánchez J. Mercado N., Chilaca F., Rivera J. IUP-Verwendung im Zusammenhang mit Sekundärinfektion durch Actinomyces im weiblichen Genitaltrakt. Rev Esp Patol. 2004; 37 (4): 383 & ndash; 390.
- López-Olmos J, Gasull J. und Vivar B. Actinomyces und Mischinfektionen in der zervikovaginalen Zytologie bei IUP-Trägern. Clin Invest Gin Obst. 2010; 37 (4): 134 & ndash; 140
- Cardona J, Herrera D, Valencia M. Prävalenz von Actinomyces spp und Verteilung nach einigen demografischen und klinischen Faktoren, Medellín-Colombia 2010-2012. iMedPub-Zeitschriften Arch med. 2015; 11 (4): 1-9.
- Sharma S, Valentino III DJ. Aktinomykose. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2018.
- Ryan KJ, Ray C.. Sherris. MikrobiologieMedical, 6. Auflage McGraw-Hill, New York, USA; 2010.
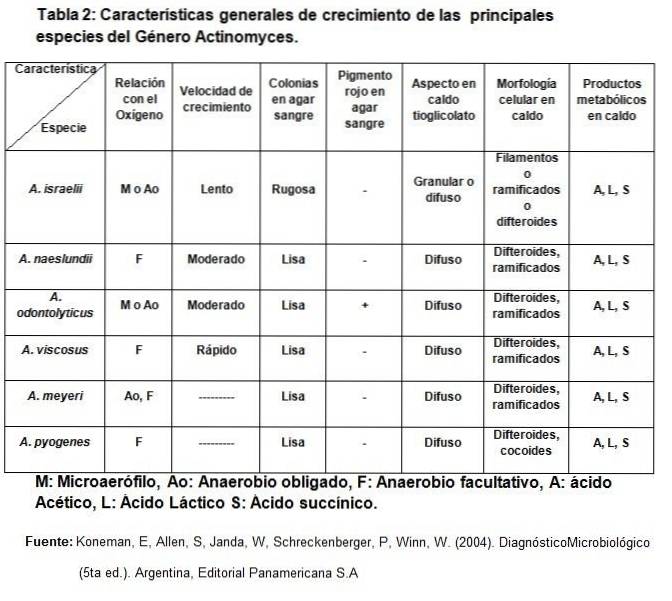
- Koneman, E., Allen, S., Janda, W., Schreckenberger, P., Winn, W. (2004). Mikrobiologische Diagnose. (5. Aufl.). Argentinien, Editorial Panamericana S.A..


Bisher hat noch niemand einen Kommentar zu diesem Artikel abgegeben.