
Staphylococcus aureus Eigenschaften, Morphologie, Pathogenese
Staphylococcus aureus Es ist die pathogenste Art der Gattung Staphylococcus und die Hauptursache für 60% der akuten eitrigen Infektionen weltweit, da es sich um einen pyogenen Keim schlechthin handelt.
Dieser Mikroorganismus ist in der Natur weit verbreitet, er kommt in der Umwelt und als häufige Mikrobiota der Haut und der Schleimhäute von Mund, Darm und Nase bei Menschen und Tieren vor..
Deshalb ist die Isolation von S. aureus Es ist klinisch wichtig, wenn ein offensichtlicher Infektionsprozess vorliegt, da es sich um einen häufigen Hautbesiedler handelt.
Wann S. aureus Überwindet natürliche Abwehrbarrieren und gelangt in den Körper. Dies kann zu Pathologien führen, die von lokalisierten Läsionen über systemische Infektionen bis hin zu Fernvergiftungen reichen.
Einige Menschen werden als asymptomatische Träger von klassifiziert S. aureus wenn sie pathogene Stämme in den Nasenlöchern und an den Händen beherbergen. Der Anteil der Beförderer liegt zwischen 20 und 40% und ist für die Verbreitung verantwortlich.
Artikelverzeichnis
- 1 Funktionen
- 2 Taxonomie
- 3 Morphologie
- 4 Virulenzfaktoren
- 4.1 Die Kapsel
- 4.2 Peptidoglycan
- 4.3 Teichonsäure
- 4.4 Protein A.
- 4.5 Enzyme
- 4.6 Toxine
- 5 Pathogenese und Pathologie
- 5.1 Lokalisierte Hauterkrankungen
- 5.2 Systemische Infektionen
- 5.3 Klinische Manifestationen durch Staphylokokken-Toxine
- 6 Übertragung
- 7 Diagnose
- 8 Behandlung
- 9 Prävention
- 10 Referenzen
Eigenschaften
Die Gattung Staphylococcus unterscheidet sich von der Gattung Streptococcus darin, dass sie zusätzlich zu ihrer Art, als Cluster im Raum verteilt zu sein, Katalase-positiv sind.
Ebenso zu Staphylococcus aureus Es unterscheidet sich vom Rest der Spezies durch die Produktion eines Enzyms namens Koagulase. Aus diesem Grund werden alle Mitglieder dieser Gattung, die aus anderen klinischen Proben als der Aureus-Spezies isoliert wurden, als Koagulase-negative Staphylococcus bezeichnet..
Ein relevantes Merkmal von S. aureus, die Sache istkann auf der Oberfläche von Gegenständen, Eiter, getrocknetem Auswurf, Laken, Kleidung, Handwickeln und Fomiten im Allgemeinen über lange Zeiträume überleben.
Dies bedeutet, dass sie gegen viele widrige Bedingungen sehr resistent sind, obwohl sie keine Sporen bilden. Sie halten Temperaturen von bis zu 60 ° C bis zu einer Stunde stand. Ebenso sind sie gegenüber bestimmten gängigen Desinfektionsmitteln resistenter als andere Bakterien..
Sie werden jedoch durch basische Farbstoffe und durch feuchte Hitze unter Druck zerstört..
Etwas, das die medizinische Gemeinschaft betroffen hat, ist das S. aureus hat die Fähigkeit entwickelt, verschiedene Resistenzmechanismen gegen Antibiotika zu erzeugen, um Behandlungen zu umgehen.
Unter ihnen haben wir die Produktion von Beta-Lactamasen (Enzyme, die Beta-Lactam-Antibiotika wie Penicillin abbauen) und die Modifikation der Bindungsstelle von Antibiotika.
Ebenso ist es in der Lage, Plasmide zu erhalten, die genetische Informationen zur Resistenz gegen andere Antibiotika enthalten, die von Bakteriophagen von einem Bakterium auf ein anderes übertragen werden..
Taxonomie
S. aureus gehört zur Domäne: Bakterien, Königreich: Eubakterien, Stamm: Firmicutes, Klasse: Bacilli, Ordnung: Bacillales, Familie: Staphylococcaceae, Gattung: Staphylococcus, Art: aureus.
Morphologie
Staphylococcus sind kugelförmige Zellen mit einem Durchmesser von 0,5 bis 1 μm, sogenannte Kokken, die in Gruppen angeordnet sind und Weintrauben simulieren.
Vor der Gram-Färbetechnik werden sie lila gefärbt, dh sie sind grampositiv..
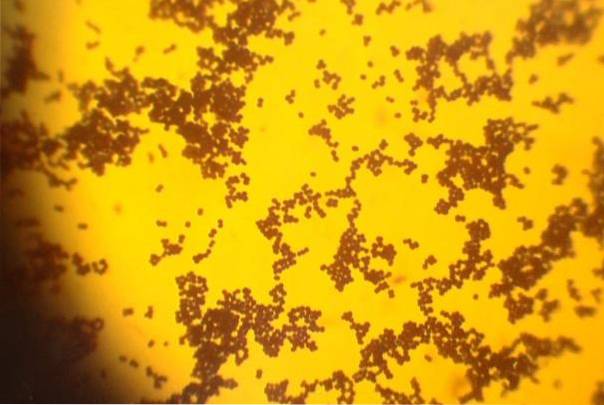
S. aureus es ist nicht beweglich, bildet keine Sporen, einige Stämme haben eine Polysaccharidkapsel.
Aus Laborsicht sind sie leicht kultivierbar und identifizierbar. Sie sind fakultative Anaerobier und wachsen bei 37 ° C in 24 Stunden Inkubation in einfachen Medien gut..
Seine Kolonien sind cremig, im Allgemeinen goldgelb, daher der Name aureus, obwohl einige Stämme kein Pigment produzieren und als weiß beobachtet werden..
Auf Blutagar können sie eine ausgeprägte Beta-Hämolyse entwickeln.
Virulenzfaktoren
S. aureus Es hat viele Elemente, um verschiedene Krankheiten hervorzurufen, aber nicht alle Virulenzfaktoren sind in allen Stämmen zu finden. Dies bedeutet, dass einige Stämme von S. aureus sind virulenter als andere.
Unter ihnen haben wir:
Die Kapsel
Es ist Polysaccharid und schützt den Mikroorganismus vor einer Phagozytose durch polymorphkernige Leukozyten (PMN). Es erleichtert Ihnen auch das Anhaften an Wirtszellen und künstlichen Geräten wie Prothesen. Erhöht die Fähigkeit zur Bildung von Biofilmen. Es gibt 11 verschiedene Kapseltypen, von denen der pathogenste 5 und 8 ist.
Peptidoglycan
Es aktiviert das Komplement und trägt zur Entzündungsreaktion bei. Stimuliert die endogene Pyrogenproduktion.
Teiconsäure
Beteiligt sich an der Anhaftung an der Schleimhaut und aktiviert das Komplement.
Protein A.
Beeinträchtigt die Opsonisierung durch Bindung an den Fc-Teil von IgG-Immunglobulinen.
Enzyme
Katalase
Inaktiviert Wasserstoffperoxid und giftige freie Radikale.
Koagulase
Wandelt Fibrinogen in Fibrin um, um vor Opsonisierung und Phagozytose zu schützen.
Leukocidin
Zerstört PMNs durch Bildung von Poren in ihrer Membran.
Hyaluronidase
Hydrolysiert Hyaluronsäure aus Kollagen, um den Mikroorganismus in Geweben zu verbreiten.
Lipasen
Hydrolysiert Lipide zur Verbreitung von Bakterien auf Haut und Unterhautgewebe.
Staphylokinase oder Fibrinolysin
Fibrinolytisches Enzym, das Gerinnsel auflöst.
Endonuklease / DNAse
Hydrolysiert DNA.
Betalactamase
Hydrolysiert Penicillin.
Toxine
Hämolysin
Α-Hämolysin zerstört PMN, glatte Erythrozyten, ist dermonekrotisch und neurotoxisch. Während β-Hämolysin eine Sphingomyelinase ist. Andere Hämolysine wirken als Tensid und durch Aktivierung der Adenylatcyclase.
Peeling-Toxin
Es ist proteolytisch, es glättet die intrazellulären Übergänge der Zellen der Stratum granulosa der Epidermis und wirkt spezifisch auf Desmoglein-1. Es ist verantwortlich für das verbrühte Hautsyndrom.
Toxin-Schock-Syndrom (TSST-1)
Superantigen, das eine große Anzahl von Lymphozyten mit übertriebener Produktion von Zytokinen aktiviert. Dieses Toxin wird von einigen Stämmen von produziert Aureus die die Vagina besiedeln.
Enterotoxin
Sie sind eine Gruppe von Proteinen (A, B, C, D), die pseudomembranöse Kolitis, Durchfall und Erbrechen verursachen und für Lebensmittelvergiftungen verantwortlich sind, die durch den Verzehr von mit kontaminierten Lebensmitteln verursachten Lebensmitteln verursacht werden Aureus.
Pathogenese und Pathologie
Die Produktion von Infektionen durch S. aureus hängt von mehreren Faktoren ab, einschließlich: betroffenem Stamm, Inokulum, Gateway und Immunantwort des Wirts.
Als Gateway können Sie Wunden, Verbrennungen, Insektenstiche, Schnittwunden, chirurgische Eingriffe und frühere Hautkrankheiten verwenden.
Lokalisierte Hauterkrankungen
Es ist gekennzeichnet durch das Auftreten von pyogenen Läsionen wie Furunkeln oder Abszessen, bei denen es sich um eine Infektion des Haarfollikels, der Talgdrüse oder der Schweißdrüse handelt.
Wenn sich diese Läsionen ausbreiten und konvergieren, bilden sich Läsionen, die als Karbunkel bezeichnet werden. Diese Läsionen können verschlimmert werden und der Organismus kann in den Blutkreislauf eindringen.
Wenn sich die Infektion andererseits über das Unterhautgewebe ausbreitet, entsteht eine diffuse Entzündung, die als Cellulitis bezeichnet wird..
All dies sind infektiöse Prozesse, die durch verursacht werden S. aureus auf Hautebene, die Entzündungsmechanismen unter Beteiligung von Neutrophilen beinhaltet, Produktion von lysosomalen Enzymen, die das umgebende Gewebe zerstören.
Es gibt eine Ansammlung von toten Neutrophilen, ödematöser Flüssigkeit, toten und lebenden Bakterien, aus denen der Eiter besteht.
Eine andere Hautbeteiligung ist normalerweise eine Sekundärinfektion eines Streptococcus pustular impetigo oder sie können selbst bullösen (bullösen) Impetigo erzeugen.
Sie werden im Allgemeinen durch Stämme verursacht, die exfoliatives Toxin produzieren, und es ist normalerweise der lokalisierte Fokus, der das verbrühte Hautsyndrom verursacht.
Systemische Infektionen
Wenn der Inhalt eines Abszesses in ein Lymph- oder Blutgefäß abfließt, können schwerwiegende tiefe Infektionen wie Osteomyelitis, Meningitis, Lungenentzündung, Nephritis, Endokarditis und Septikämie auftreten.
In tiefen Lagen kann der Mikroorganismus destruktive metastatische Abszesse erzeugen.
Klinische Manifestationen durch Staphylokokken-Toxine
Verbrühtes Hautsyndrom
Das aus einer lokalen Läsion produzierte exfoliative Toxin verursacht Fernschäden, die durch Erythem und intraepidermale Skalierung gekennzeichnet sind. Läsionen können im Gesicht, an den Achselhöhlen oder in der Leiste beginnen, sich aber auf den gesamten Körper ausbreiten. Es ist häufig bei Kindern unter 5 Jahren und immunsupprimierten Erwachsenen.
Toxisches Schock-Syndrom
Die Aktivierung der Toxinproduktion wurde mit der Verwendung eines Tampons während der Menstruation in Verbindung gebracht, obwohl sie auch unter anderen Umständen auftreten kann und hohes Fieber, Hypotonie, Muskelschmerzen, Durchfall, Hautausschlag, Schock mit Leber- und Nierenschäden hervorruft..
Lebensmittelvergiftung
Es entsteht durch den Verzehr von mit kontaminierten Lebensmitteln Aureus die ihre Enterotoxine in kohlenhydratreichen Lebensmitteln ausgeschieden haben. Erzeugt 5 Stunden nach dem Verzehr des Essens Durchfall und Erbrechen ohne Fieber. Erholung ist spontan.
Übertragung
S. aureus wird durch manuellen Kontakt mit asymptomatischen Trägern pathogener Stämme oder kontaminierter Gegenstände oder durch Aerosole, die von Patienten mit durch dieses Bakterium verursachter Lungenentzündung abgegeben werden, von einer Person zur anderen übertragen.
Neugeborene werden durch die Manipulation von Trägern oft innerhalb des Krankenhauses kolonisiert.
Beschäftigte im Gesundheitswesen, Diabetiker, Hämodialysepatienten, seropositive HIV + -Patienten und intravenöse Drogenabhängige werden mit größerer Wahrscheinlichkeit zu chronischen Trägern dieser Bakterien.
Asymptomatische Träger sollten keine Händler oder Lebensmittelverkäufer sein, um eine Lebensmittelvergiftung durch dieses Bakterium in der Gemeinde zu vermeiden.
Diagnose
Staphylococcus sind leicht zu isolieren und zu identifizieren.
Die Beobachtung typischer Kolonien auf Blutagar, das Wachstum gelber Kolonien auf salzigem Mannitagar oder schwarzer Kolonien auf Baird-Parker-Agar sowie ein positiver Katalase- und Koagulase-Test reichen zur Identifizierung der Aureus-Spezies aus..
In einigen Ländern sind Kandidaten, die sich für Jobs im Umgang mit Lebensmitteln entscheiden möchten, als Vorbereitungstest erforderlich, um einen Rachenabstrich und eine Kultur der Nasenlöcher durchzuführen..
Dies ist wichtig, um den Zustand des asymptomatischen Trägers von auszuschließen S. aureus.
Behandlung
Bei leichten lokalen Erkrankungen klingen die Läsionen nach der Drainage im Allgemeinen spontan ab. Bei schwerwiegenderen oder tieferen Erkrankungen kann eine chirurgische Drainage und eine anschließende Behandlung mit Antibiotika erforderlich sein.
Früher waren sie gut mit Penicillin behandelt. Heutzutage sind die meisten Stämme jedoch aufgrund der Produktion von Beta-Lactamasen gegen dieses Antibiotikum resistent..
Daher werden sie mit Beta-Lactamase-resistentem Penicillin (Methicillin, Oxacillin oder Nafcillin) und Cephalosporinen der ersten Generation (Cefazolin, Cephalothin) behandelt..
Bei Methicillin-resistenten Stämmen (MRSA) oder Patienten, die gegen Beta-Lactame allergisch sind, sollten andere Alternativen wie Vancomycin verwendet werden, sofern es sich nicht um einen (VISA) OR- (VRSA) -Stamm handelt, dh um ein Zwischenprodukt Resistenz oder Resistenz. konstitutiv für Vancomycin.
Clindamycin und Erythromycin können auch verwendet werden, wenn diese anfällig sind. Sie können nicht in RIC-Stämmen (E-Test positiv) verwendet werden, dh mit induzierbarer Resistenz gegen Clindamycin.
Verhütung
Aseptische Maßnahmen sind unerlässlich, um die Ausbreitung zu minimieren. Der Trägerstatus ist schwer zu entfernen.
Es wird empfohlen, dass diese Patienten mit Chlorhexidinseifen, Hexachlorophen, baden, topische antimikrobielle Cremes in den Nasengängen wie (Mupirocin, Neomycin und Bacitracin) und eine orale Therapie mit Rifampicin oder Ciprofloxacin verwenden.
Während und nach Operationen wird normalerweise eine Chemoprophylaxe angewendet, um Infektionen mit diesem Mikroorganismus wie Methicillin, Cephalosporin und Vancomycin zu vermeiden..
Verweise
- Ryan KJ, Ray C.. Sherris. Mikrobiologie Medical, 6. Auflage McGraw-Hill, New York, USA; 2010.
- Weltgesundheitsorganisation. Antimikrobielle Resistenz. Genf. 2015. [konsultiert im Juni 2015] Verfügbar unter: who.int/
- Echevarria J. Das Problem von Staphylococcus aureus Methicillin-resistent. Rev. Med. Hered. 2010; 21 (1): 1-3.
- Koneman, E., Allen, S., Janda, W., Schreckenberger, P., Winn, W. (2004). Mikrobiologische Diagnose. (5. Aufl.). Argentinien, Editorial Panamericana S.A..
- Wikipedia-Mitwirkende. Staphylococcus aureus. Wikipedia, die freie Enzyklopädie. 2. September 2018, 06:51 UTC. Verfügbar unter: en.wikipedia.org/. Zugriff am 8. September 2018.
- Otto M.. Staphylococcus aureus Toxine. Aktuelle Meinung in der Mikrobiologie. 2014; 0: 32-37.
- Tong SYC, Davis JS, Eichenberger E, Holland TL, Fowler VG. Staphylococcus aureus Infektionen: Epidemiologie, Pathophysiologie, klinische Manifestationen und Management. Klinische Mikrobiologie Bewertungen. 2015; 28 (3): 603 & ndash; 661. doi: 10.1128 / CMR.00134-14.



Bisher hat noch niemand einen Kommentar zu diesem Artikel abgegeben.